男性不妊
不妊症とは、「1年妊活しても妊娠しない状態」のことをいいます。
この場合男性側に原因がある場合「男性不妊」と呼びます。WHOの統計によれば、不妊症の48%は男性が関与していることが分かっています。
男性性機能は、①性欲(性的興奮)、②勃起、③性交、④射精、⑤極致感(快感、オルガズム)が順次連係して発現することで、初めて正常に機能します。このうちのどれかが十分に機能しない場合を「男性性機能障害」と呼びます。
男性不妊症の原因
男性不妊症の原因は、以下の3つに分類されます。
① 精子を作る力が低下
② 勃起や射精ができない
③ 精子の通り道が詰まっている
① 精子を作る機能が低下(造精機能障害 82.4%[特発性 42.1%、精索静脈瘤 30.2%])
精子を作る力が低下してしまうことを「造精機能障害」といいます。男性不妊症の原因の中で最も多く約80%を占めています。
造精機能障害の半分以上は原因不明(=特発性)です。原因がわからないので、生活習慣の改善、抗酸化作用のあるサプリメント、漢方薬が試されます。精索静脈瘤などの原因がある場合は、原因の治療をすることによって造精機能を回復させます。
【精索静脈瘤とは】
精巣の上の方に精巣の動脈、静脈、リンパ管と精管がひとつの「束」になっている筒状の部分がありますが、これの部分を「精索」といいます。この精索内の静脈は、植物のつるの様に網目構造になっており「蔓状静脈叢(つるじょうじょうみゃくそう)」と呼ばれます。この静脈は右側は大静脈、左は腎静脈に流れ込んでいますが、心臓よりも下にあるため重力に逆う必要があり静脈内には逆流を防ぐ「弁」がついています。この逆流防止弁が何らかの原因で機能しなくなると、血液が逆流しうっ滞すると「精索静脈瘤」になります。
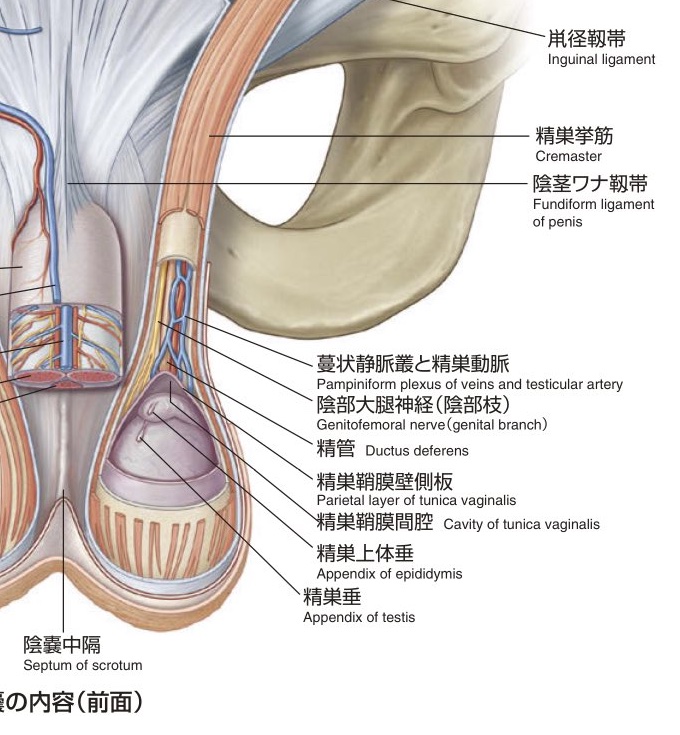
「精索静脈瘤」ができると、精巣内温度が2〜3度上昇、低酸素、活性酸素の増加が起こり、精子を作る機能(造精機能)が低下して、精子の質が悪くなります。活性酸素が増えることで、精子のDNAが傷つき、不妊症や流産の原因にもなると考えられており、精子のDNAの損傷は一般的な精液検査では調べることができず、DFI(DNA Fragmentation Index)という検査を行う必要があります。
【精索静脈瘤の検査・診断】
精索静脈瘤の検査は、視診、触診と超音波(エコー)検査で行います。
視診:立位で陰嚢上部に静脈瘤の有無を確認します。
触診:腹圧をかけて静脈瘤が出現するか確認します。静脈瘤の大きさにより3段階に分類されますが、判断する人により誤差が生じることもあります。
超音波(エコー)検査:血液の逆流の有無・程度を確認します。視診や触診で確認できないものや、静脈瘤の程度を測定することができます。
【精索静脈瘤の治療】
根治療法は手術です。静脈瘤を結紮・切断して血液の逆流を防止します。半数以上で精液所見の改善がみられます。精液所見が改善しない場合でも精子のDNAの損傷率は低下します。
・薬物療法
精巣内の酸化ストレスを減少させるサプリメントや漢方を使用することで精液所見の改善を期待します。精巣で精子が作られて精液中に出てくるまで約3ヶ月必要とするため、3〜4ヶ月内服して効果判定を行います。服用により約半数の方で精液所見が改善するとする報告があります。
②勃起や射精ができない(性機能障害 13.5%)
勃起障害は病気や加齢、ストレス、プレッシャーなどにより陰茎への血流が減少することによって引き起こされます。バイアグラやシアリスなどのPDE5阻害薬を使用します。勃起はそもそもリラックスした状態(副交感神経優位)の時に起こりやすいものであり、過度なプレッシャーは要注意です。例えば、女性の排卵日に合わせて性行為を行うタイミング法を行っていて「子どもをつくろう」という意識が強くなりすぎると、交感神経が優位となってしまい、勃起がしづらくなることもあります。
射精障害は勃起はできるのに射精がうまくできない状態のことを言いますが、
・腟内射精障害(重度の遅漏):射精までの時間が遅い、また腟内で射精できない状態
・神経性の射精障害・原発性無射精症:射精自体ができないこと、脊髄損傷などが原因となる
・逆行性射精:射精する際に、膀胱へ精液が逆流してしまうため、精液が出てこない現象
・早漏:腟への挿入前や挿入後に早期に起きてしまう射精
などがあり、原因別に対応していきます。
このほか、陰茎自体の問題や、オルガズム障害があります。
勃起障害と比較すると、射精障害の治療は難しいことも多いため、人工授精や体外受精・顕微授精などの生殖補助医療が必要となることもあります。
③精子の通り道が詰まっている(閉塞性精路障害 3.9%)
精子の通り道が塞がっていたり狭くなっていたり、通り道自体が欠如したりしているため、精巣内で精子は作られているものの、射出されない状態のことをいいます。 精液の90%以上は、前立腺と精嚢液なので、普通に射精ができるので気づかないこともがあります。 閉塞した精路を改善させたり、精巣内の精子を採取して顕微授精を行ったりすることで、妊娠できる可能性が高まります。
男性不妊症の検査
男性不妊症の原因を調べるために、行われる検査は以下のようなものがあります。
① 精液検査
精液量、精液中の精子の濃度、運動率、正常形態など「見た目」を調べる検査です。 WHOの基準に満たない場合は男性不妊の原因になることがあります。最近は、さらに精子のDNA損傷(DFI)や、精液の老化ストレス(ORP)など「質」の測定もできるようになってきており、不妊治療での「男性因子」の「質」にも注目が集まっています。
項目 WHO基準値
精液量 1.6ml以上
濃度 1600万/ml以上
運動率 42%以上
正常形態率 4%以上
② 超音波検査
精巣の大きさや、精巣の石灰化の有無、精索静脈瘤の有無を調べます。精索静脈瘤の場合は特に「左側」の精巣周囲の血管の拡張が腹圧をかけた時にみられれば(逆流)精索静脈瘤と診断されます。 精索静脈瘤は手術によって治療が可能で、半数以上で造精機能が改善します。
③ 血液検査(ホルモン検査)
精子を作る際にホルモンのバランスの乱れがあると精子がうまく作られません。
主に以下のホルモンの値をチェックします
LH(黄体形成ホルモン):男性ホルモン(テストステロン)分泌するのに必要なホルモン
FSH(卵胞刺激ホルモン):精子を作るホルモン
T(テストステロン):男性ホルモンで精子を作るのに必要なホルモン
PRL(プロラクチン):乳汁分泌ホルモンといって高いと性機能障害の原因になることがあります
④ 性感染症検査
性感染症は男女ともに不妊症の原因となります。不妊治療を始める前には必ず検査する必要があります。 クラミジア、淋菌、B型肝炎、C型肝炎、梅毒、HIV等を調べて、感染が判明した場合は、不妊治療の前に抗生物質による治療が必要となります。
性感染症ではありませんが、風疹のワクチンを打っていない人は、妊娠した後に風疹にかかってしまった場合は胎児に問題が起きる可能性があるために、風疹の抗体を調べる必要があります。
▶︎ タナココの妊活漢方の特徴 ◀︎
西洋医学的には、卵子や精子を積極的に守る方法はありませんが、漢方では「卵」「精子」を育てながら、発育途中のさまざまなストレスからどうやって「卵」「精子」を守っていくかも考えて処方を組み立てていきます。妊活・不妊治療のために体の調子を整えるだけの処方ではないのが特徴です。ダメージから守られて育った「卵」「精子」は、良い結果に繋がりやすいので、妊活されている方にはぜひタナココのオリジナルの漢方を取り入れて欲しいと思います。

